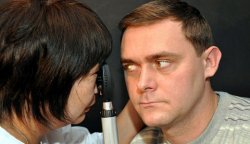
Давно прошли те времена, когда для диагностики зрения необходимо было идти на прием к окулисту районной поликлиники. Сегодня обнаружить близорукость и некоторые другие офтальмологические заболевания можно просто в специализированных салонах по продаже очков. Так проверяют даже глазное дно: закапывают препарат для расширения зрачка и осматривают на специальном приборе. Многим такая доступность диагностических методов кажется подозрительной и даже опасной. Есть только один способ развеять сомнения: выяснить где, как и для чего проверяют глазное дно.
Современное диагностическое оборудование позволяет увидеть сетчатку, глазной нерв, кровеносные сосуды – в общем, все, из чего «построены» наши глаза. Для этого нужно открыть доступ к этим мельчайшим органам. С этой целью используются глазные капли. Электронный офтальмоскоп способен не только заглянуть внутрь глаза, но и сфотографировать увиденное.
Этапы офтальмоскопии:
- Если вы постоянно носите очки для коррекции зрения – их придется снять. Причем не только очки для коррекции близорукости, но и любых других нарушений. Контактные линзы снимать не нужно.
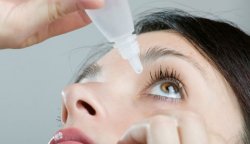
- Расширение зрачка. Медикаментозное расширение происходит за счет воздействия капель Атропина, Мидриацила или Ирифрина, который закапывают в глаз пациента. Если использование препаратов-мидриатиков противопоказано, применяют немедикаментозный метод, по-старинке: в затемненном помещении, где зрачок расширяется естественным путем.
- С этого момента и в течение всей процедуры осмотра старайтесь смотреть перед собой, что называется, «вдаль». Можете выбрать какой-нибудь предмет на противоположной стене, чтобы «зацепиться глазом» за него, если так вам легче не переводить взгляд. Но не пытайтесь фокусировать взгляд – во-первых, у вас это все равно толком не получится, во-вторых, так вы будете мешать окулисту работать.
- Врач включает офтальмоскоп, и прибор создает направленный луч света. Этот луч нужно направить в глаз пациента, чтобы он отразился от глазного дна.
- В зависимости от особенностей зрения пациента, состояния глаза и т.д. врач меняет силу линз прибора: переключает его с показателя «0» на большие и меньшие показатели.
- Луч офтальмоскопа сначала наводится издалека, примерно с расстояния 15 см от глаза. После того, как он осветит глазное дно, окулист постепенно сокращает это расстояние. Это расширяет «поле зрения» прибора и облегчает осмотр.
- Теперь врач отчетливо видит вашу сетчатку, глазной нерв и основные сосуды, причем в почти 5-кратном увеличении. Он может менять положение прибора и, соответственно, направление луча. Все это необходимо для детального исследования периферических отделов сетчатки.
- Скорее всего, на завершающих этапах осмотра, по просьбе медика нужно будет посмотреть вверх, вниз, на свой нос и в сторону виска. Таким образом, прибору открываются все участки глазного дна, хрусталик, стекловидное тело.
- По той же технологии проверяется второй глаз, даже если пациент уверяет, что видит одинаково обоими глазами.
- Заодно врач может измерить внутриглазное давление, которое тоже входит в список процедур по осмотру состояния глазного яблока.
Результаты проверки глазного дна
Итак, обследование позади, и врач получил ценную информацию о состоянии вашего зрения. Помимо возможных нарушений его остроты, таким путем диагностируются ретинопатии (заболевания сетчатки: отслоение, воспаления), дегенерация желтого пятна, изменения зрительного нерва и кровеносных сосудов. Иногда выявляются заболевания мозга, сердечно-сосудистой системы, которые еще не проявили себя заметными симптомами, но отразились на органах зрения.
Проверка глазного дна может быть нужна для сбора анамнеза не только окулистом, но и другими специалистами. Офтальмоскопия бывает необходима в качестве метода обследования:
- Невропатологу. Неврологические заболевания вроде инсульта, остеохондроза и повышенного внутричерепного давления часто сигнализируют о себе изменениями состояния зрительного нерва и глазных вен.
- Кардиологу. Атеросклероз, гипертония – эти заболевания тоже отражаются на состоянии сосудов глазного дна.
- Эндокринологу. Этот врач зачастую работает «в паре» с офтальмологом, поскольку течение сахарного диабета явно прослеживается в сосудах глаза. Существует такое понятие как диабетическая ретинопатия, а также катаракта, которая тоже часто свойственна диабетикам.
- Гинекологу. Сетчатка глаза будущей мамы подвергается повышенной нагрузке во время родов. Поэтому во время беременности наблюдение у окулиста – обязательно.
Офтальмоскопия – не единственный метод проверки глазного дна. В отдельных случаях назначается также ангиография. Этот дополнительный метод демонстрирует функциональное состояние кровотока и кровеносных сосудов глаза, даже самых мелких и незаметных при других методах. Ангиография - более сложная процедура, поэтому требует особой подготовки:
- Исключаются возможные противопоказания. Ангиография не рекомендуется венерических заболеваниях, почечной недостаточности, болезнях щитовидной железы, некоторых аллергиях.
- Подготовка к процедуре включает специальную диету и запрет приема пищи непосредственно перед проведением обследования.
- На время исследования обязательно снимаются не только очки для коррекции зрения, но и контактные линзы.
- В кровеносную систему пациента вводится краситель: чаще всего препараты йода. Они контрастно выделяют сосуды и позволяют сделать четкий фотоснимок.
- После ангиографии показано обильное питье для выведения излишков йода из организма. Еще несколько часов по завершении процедуры пациент не в состоянии как следует сфокусировать зрение. На этот период лучше надеть солнцезащитные очки.






